ผู้เชี่ยวชาญคาด ‘โควิด’ มีแนวโน้มดื้อยาต้านไวรัส หลังวัคซีนและแอนติบอดีสร้างภูมิ เริ่มเอาไม่อยู่ เผยเตรียมพัฒนายาต้านรุ่น 2 แบบค็อกเทล
ศูนย์จีโนมทางการแพทย์ รพ.รามาธิบดี โพสต์เพจเฟซบุ๊ก Center for Medical Genomics เปิดเผยข้อมูล โอไมครอนรุ่นใหม่ หลบภูมิจากวัคซีนและแอนติบอดีสร้างภูมิได้ และมีแนวโน้มจะดื้อยาต้านไวรัส ดังนี้
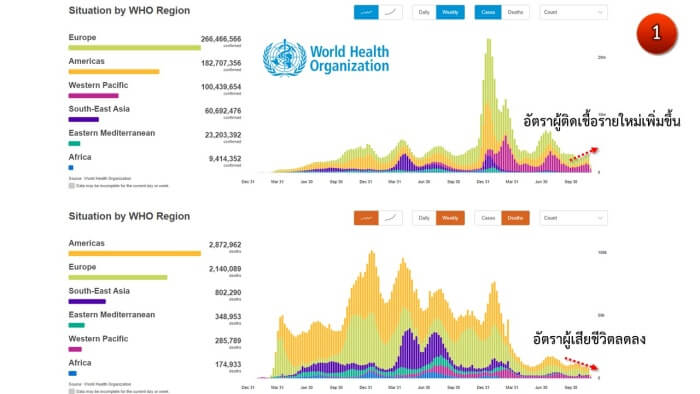
ข้อมูลจากองค์การอนามัยโลกแสดงให้เห็นว่าอัตราการเสียชีวิตจากโควิด-19 ทั่วโลกกำลังลดลงสวนทางกับอัตราผู้ติดเชื้อโควิด-19 รายใหม่ที่เพิ่มขึ้นทั่วโลก อันบ่งชี้ถึงการป้องกันการติดเชื้อ (ด้วยวัคซีน) ลดประสิทธิภาพลง ในขณะที่การรักษา (ด้วยยาต้านไวรัส) มีประสิทธิภาพที่ดีขึ้น ทั่วโลกต้องหันมาพึ่งพายาต้านไวรัสปราการด่านที่สอง แต่ปัญหาที่อาจต้องเผชิญต่อมาคือเชื้อโควิดดื้อยา (ภาพ1)
ศูนย์จีโนมฯพัฒนาการถอดรหัสพันธุกรรมเชื้อโควิดทั้งจีโนม ไม่เพียงเพื่อติดตามบรรดาโอไมครอนสายพันธุ์ย่อยอุบัติใหม่ในประเทศไทย แต่ยังเพื่อเฝ้าระวังเชื้อโควิดที่มีจีโนมดื้อต่อยาต้านไวรัส เหมือนเมื่อ 16 ปีก่อนที่ต้องถอดรหัสพันธุกรรมเชื้อไวรัสเอสไอวีเพื่อปรับเปลี่ยนยาต้านไวรัส เพื่อลดจำนวนผู้เสียชีวิตจากโรคเอดส์ (ภาพ 0)
โอไมครอนสายพันธุ์ใหม่ หลบเลี่ยงภูมิคุ้มกันจากวัคซีน และดื้อยาแอนติบอดี
ขณะนี้เป็นที่ชัดเจนว่าโอไมครอนสายพันธุ์ย่อยที่อุบัติใหม่ เช่น BA.2.75, BQ.1.1 และ XBB ล้วนสามารถหลบเลี่ยงภูมิคุ้มกันจากวัคซีนเข็มกระตุ้น และภูมิคุ้มกันจากการติดเชื้อตามธรรมชาติ ได้ดีกว่าไวรัสโควิดสายพันธุ์ดั้งเดิม“อู่ฮั่น”
นักวิจัยจากมหาวิทยาลัยเท็กซัสระบุว่าเชื้อโควิดสายพันธุ์ใหม่ซึ่งเป็น ‘หลาน’ ของโอไมครอน BA.2 เช่น BA.2.75 และหลานของโอไมครอนของ BA.5 เช่น BQ.1.1 รวมทั้งสายพันธุ์ลูกผสมระหว่างตระกูลโอไมครอนด้วยกัน เช่น โอมิครอน XBB (BJ.1XBA.2.75*)

สามารถหลบเลี่ยงภูมิคุ้มสร้างจากวัคซีนรุ่นแรกและวัคซีนรุ่นที่สอง (ใช้ไวรัสสองสายพันธุ์เป็นสารตั้งต้น/covid-19-bivalent-vaccine-boosters) ได้มากกว่า โอไมครอน BA.5 ถึง 4 เท่าส่งผลให้ไวรัสรุ่นใหม่เหล่านี้สามารถแพร่ระบาดได้อย่างรวดเร็ว
แม้พบว่าร่างกายผู้ติดเชื้อ มีการสร้างภูมิคุ้มกันลูกผสม (hybrid immunity) อันเกิดจากการติดเชื้อตามธรรมชาติหลังการฉีดวัคซีนเข็มกระตุ้นสามารถเพิ่มขึ้นประสิทธิ์ในการป้องกันการติดเชื้อโควิดสายพันธุ์ใหม่ได้บ้างแต่ไม่ดีนัก (ภาพ2)
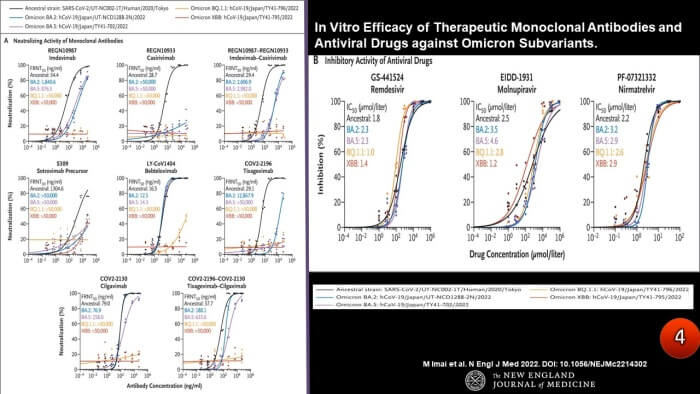
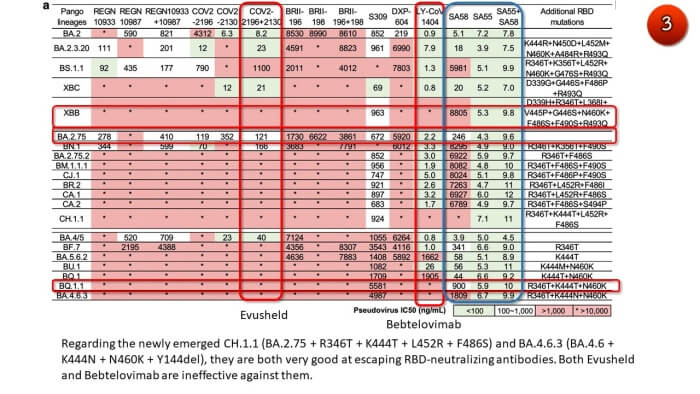
นอกจากนี้โอไมครอนสายพันธุ์ย่อยที่อุบัติใหม่ ยังดื้อต่อยา “แอนติบอดีสร้างภูมิสำเร็จรูป” เกือบทุกชนิด (ภาพ3)
พบผู้ติดเชื้อเพิ่มขึ้น
เป็นที่น่าสังเกตคือข้อมูลจากองค์การอนามัยโลกบ่งชี้ว่าจำนวนผู้ติดเชื้อโอไมครอนสายพันธุ์ใหม่ทั่วโลกเพิ่มขึ้นอย่างชัดเจน แต่จำนวนผู้ป่วยที่ต้องเข้ารักษาตัวใน ICU และเสียชีวิตจากโควิด-19 กลับลดลงอย่างมีนัยสำคัญโดยเหตุผลหลักน่าจะเป็นเพราะ
- แพทย์และบุคลากรทางการแพทย์มีประสบการณ์ในการรักษาโควิด-19 มากขึ้น (ในช่วง 3 ปีที่ผ่านมา) ด้วยยาต้านไวรัสและการใช้สเตอรอยด์ อย่างเป็นระบบและมีมาตรฐานมากขึ้น
- ขณะนี้ยังไม่พบไวรัสโควิด 2019 ดื้อต่อ “ยาเม็ดต้านไวรัส” ที่ใช้รับประทานเข้าไปยับยั้งการเพิ่มจำนวนของไวรัสภายในเซลล์ ซึ่งปฏิกิริยายับยั้งการเพิ่มจำนวนของไวรัสภายในเซลล์ไม่เกี่ยวข้องกับยีนสร้างโปรตีนหนามของไวรัส ในขณะที่โอไมครอนสายพันธุ์ย่อยทุกสายพันธุ์ จะดื้อต่อยาฉีดแอนติบอดีประเภทสร้างภูมิคุ้มกันสำเร็จรูป เนื่องจากแอนติบอดีสำเร็จรูปที่ฉีดเข้าไปไม่สามารถเข้าจับกับโปรตีนส่วนหนามของไวรัสได้ดีนัก อันสืบเนื่องมาจากการกลายพันธุ์ของยีนที่สร้างโปรตีนหนามทำให้รูปร่างโปรตีนหนามเปลี่ยนไปจากสายพันธุ์ดั้งเดิมอย่างรวดเร็ว (ภาพ4)
แนวทางการรักษาโควิดด้วยยาต้านไวรัสในประเทศไทย
สำหรับประเทศไทย โดยกรมการแพทย์ กระทรวงสาธารณสุข พร้อมกับแพทย์ผู้เชี่ยวชาญการรักษาโรคติดเชื้อโควิด-19 ทั้งจากภาครัฐและเอกชนมาร่วมกันกำหนดแนวทางเวชปฏิบัติ การวินิจฉัย ดูแลรักษา และป้องกันการติดเชื้อโควิด-19 ในโรงพยาบาล เป็นแนวทาง (guideline) ให้กับแพทย์ทั่วประเทศประกอบการตัดสินใจในการรักษาผู้ติดเชื้อโควิด-19 ด้วยยาไทยและยาต่างประเทศ ทั้งในเด็กเล็ก เด็กโต ผู้ใหญ่ หญิงตั้งครรภ์ ทั้งยาเม็ดต้านไวรัส และยาฉีด
โดยมีแนวทางการเลือกใช้ตั้งแต่ ยาฟ้าทะลายโจร, ยาฟาวิพิราเวียร์ (favipiravir), ยาโมลนูพิราเวียร์ (Molnupiravir), ยาแพกซ์โลวิด (Paxlovid: nirmatrelvir/ritonavir), ยาเรมเดซิเวียร์ (remdesivir), ยาแอนติบอดีออกฤทธิ์ยาวแบบผสม ใช้เพื่อการป้องกันก่อนการสัมผัสเชื้อไวรัสก่อโรคโควิด-19 (tixagevimab/cilgavimab (LAAB), และ ยาแก้อักเสบ (corticosteroid) (ภาพ5)
ระบบสาธารณสุขไทย ที่เริ่มต้นตั้งแต่อาสาธารณสุขประจำหมู่บ้าน (อสม.) เข้าถึงประชาชนทุกครัวเรือนในลักษณะเคาะประตูบ้านจนมาถึงการรับตัวผู้ป่วยเข้ามารักษาตัวในโรงพยาบาลประจำจังหวัด น่าจะทำให้ประชาชนไทยเข้าถึงยาต้านไวรัสได้ดี สามารถลดการติดเชื้อเจ็บป่วยรุนแรง ถึงขั้นเสียชีวิต
คาดปี 66 จะใช้ยาเม็ดต้านไวรัสมากขึ้น
ประเมินได้ว่าตั้งแต่ในปี 2566 เป็นต้นไปทั่วโลกรวมทั้งประเทศไทย จะมีการใช้ยาเม็ดต้านไวรัสโควิดกันมากขึ้น เนื่องจากเชื้อกลายพันธุ์ทำให้วัคซีนและยาแอนติบอดีสำเร็จรูปด้อยประสิทธิภาพลงในการป้องกันการติดเชื้อ ปัญหาคือเมื่อมีการใช้ยาเม็ดต้านไวรัสอย่างแพร่หลาย จะก่อเกิดเชื้อไวรัสกลายพันธุ์ดื้อต่อยาต้านไวรัสโควิดหรือไม่?
ยาที่มีให้ใช้ในประเทศไทยตามแนวทางเวชปฏิบัติของกรมการแพทย์ กระทรวงสาธารณสุขฯ (ภาพ5) คือ
- ยาโมลนูพิราเวียร์ (Molnupiravir) ควรเริ่มภายใน 5 วัน ตั้งแต่เริ่มมีอาการ
- ยาเรมเดซิเวียร์ (remdesivir) ควรเริ่มภายใน 5 วัน ตั้งแต่เริ่มมีอาการ
- ยาแพกซ์โลวิด (Paxlovid: nirmatrelvir/ritonavir) ควรเริ่มภายใน 5 วัน ตั้งแต่เริ่มมีอาการ
- ยาแอนติบอดีออกฤทธิ์ยาวแบบผสม (Long-Acting AntiBody: LAAB) tixagevimab/cilgavimab ควรเริ่มภายใน 7 วัน ตั้งแต่เริ่มมีอาการ
พบดื้อยาต้านไวรัสหรือไม่?
คำถามสำคัญคือ
- ทั่วโลกพบไวรัสโควิดกลายพันธุ์ดื้อต่อยาโมลนูพิราเวียร์ แล้วหรือไม่?
จากข้อมูลงานวิจัยในปัจจุบัน ยังไม่พบว่ายาโมลนูพิราเวียร์ได้กระตุ้นให้เกิดไวรัสกลายพันธุ์ดื้อต่อยาโมลนูพิราเวียร์ แพร่ระบาดออกไป (ภาพ 6)
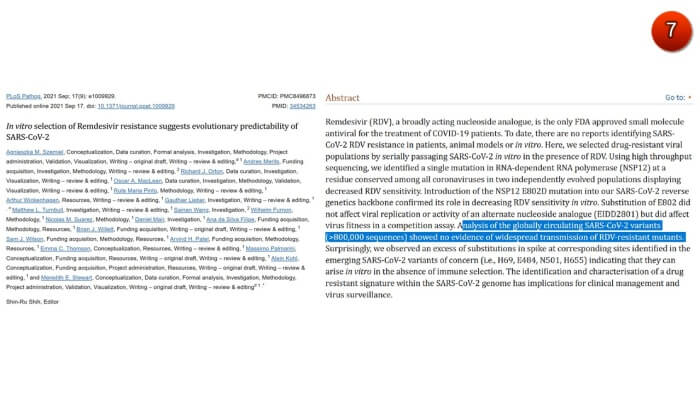
- ทั่วโลกพบไวรัสโควิดกลายพันธุ์ดื้อต่อยาเรมเดซิเวียร์ แล้วหรือยัง?
ข้อมูลการวิจัยพบว่า สามารถกระตุ้นให้เกิดไวรัสดื้อต่อยาเรมเดซิเวียร์ในห้องปฏิบัติการ แต่จากการตรวจรหัสพันธุกรรมทั้งจีโนมของไวรัสโคโรนา 2019 จากฐานข้อมูลโควิดโลก “”กิสเสด (GISAID)” จำนวนมากกว่า 800,000 ตัวอย่างจากผู้ติดเชื้อโควิดทั่วโลก ยังไม่พบไวรัสโควิดกลายพันธุ์ดื้อต่อยาเรมเดซิเวียร์ (ภาพ7)

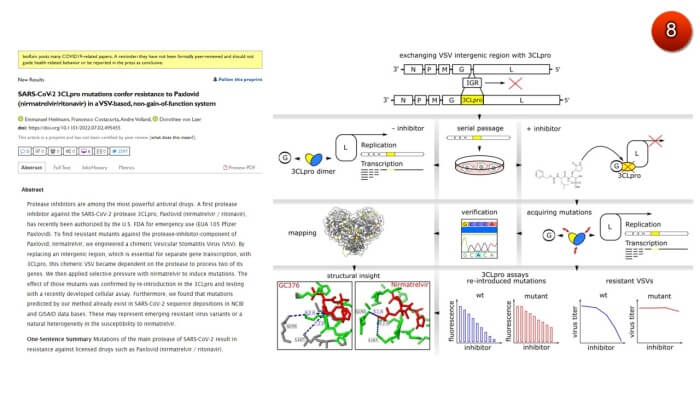
- ทั่วโลกพบไวรัสโควิดกลายพันธุ์ดื้อต่อยาแพกซ์โลวิดบ้างหรือไม่?
คำตอบคือ มีข้อมูลจากการงานวิจัยพบว่า สามารถกระตุ้นให้เกิดไวรัสดื้อต่อยาแพกซ์โลวิดในห้องปฏิบัติการได้ ตำแหน่งกลายพันธุ์ที่เกิดจากการกระตุ้นในห้องปฏิบัติการ พบในฐานข้อมูลโควิดโลก กิสเสด เช่นกันแต่ต้องรอการแยกไวรัสเหล่านั้นมาทดสอบในห้องปฏิบัติการเพื่อยืนยันผลว่าดื้อต่อยาต้านไวรัสแพกซ์โลวิดหรือไม่ (ภาพ8)

ผู้เชี่ยวชาญทั่วโลกคาด ไวรัสจะดื้อยาแพ็กซ์โลวิด
ยาแพกซ์โลวิดมีประสิทธิภาพสูงในการรักษา ประกอบด้วยยาเนอร์มาเทรลเวียร์ จะไปยับยั้งการทำงานของเอนไซม์โปรตีเอส (protease inhibitor) ของไวรัส ไม่ให้สร้างอนุภาคไวรัสที่สมบูรณ์ ส่วนยาริโทนาเวียร์จะช่วยชะลอการแตกตัวของยาเนอร์มาเทรลเวียร์ ทำให้ยาอยู่ในร่างกายได้นานขึ้น
การศึกษาจากทีมวิจัยอิสระที่ตีพิมพ์ในวารสารการแพทย์ New England Journal of Medicine พบว่ายาแพกซ์โลวิดสามารถลดเวลาการรักษาตัวของผู้ป่วยกลุ่มเปราะบางอายุมากกว่า 65 ปีในโรงพยาบาล และลดการเสียชีวิตลงได้ถึง 79% ข้อมูลจาก รพ.ในประเทศอิสราเอลเมื่อต้นปีนี้ (ภาพ9) และจากการศึกษาของบริษัทผู้ผลิตยาเอง พบแพกซ์โลวิดลดความเสี่ยงของการรักษาตัวในโรงพยาบาลและการเสียชีวิตลงถึง 88%
ในบรรดายาต้านไวรัสโควิด-19 ยาแพกซ์โลวิดมีประสิทธิภาพสูงในการรักษา คาดว่าจะกลายเป็นยาหลักในการรักษาโควิด-19 ในอนาคต อย่างไรก็ตามผู้เชี่ยวชาญทั่วโลกเชื่อว่าในไม่ช้าจะได้เห็นเชื้อโควิด-19 ดื้อต่อยาแพกซ์โลวิดเกิดขึ้นอย่างแน่นอนเพราะการรักษาในปัจจุบันยังเป็นในลักษณะการใช้ยาเดี่ยว (monotherapy)
ไวรัส SARS-CoV-2 มีกลายพันธุ์ตลอดเวลาเช่นเดียวกับไวรัสอาร์เอ็นเออื่นๆ อาทิ ไวรัสเอชไอวี ซึ่งมีการดื้อยาที่ยากต่อการจัดการ ในอดีตพบปัญหาเชื้อเอชไอวีดื้อยาต่อเนื่องเนื่องจากมีการใช้ยาประเภทเดียวในการรักษา ยาที่ไปยับยั้งการทำงานของเอ็นไซม์โปรตีเอสของไวรัสเอชไอวีหลายตัว ที่ในอดีตประสบปัญหาเชื้อดื้อยาอย่างรวดเร็ว เนื่องจากเป็นการใช้ยาเดี่ยว จนกระทั่งมีการปรับการใช้ยาต้านไวรัสเอชไอวี 2-3 ชนิดพร้อมกัน ทำให้ปัญหาเชื้อเอชไอวีดื้อยาคลี่คลายมาตั้งแต่ปี 1990 จนถึงปัจจุบัน
พัฒนายาต้านไวรัสรุ่น 2 ในลักษณะ ค็อกเทล
การรับประทานยาหลายชนิดพร้อมกันนั้น หรือการนำหลายตัวยามาบรรจุรวมในเม็ดเดียวแล้วรับประทาน เสมือนการเข้าโจมตีทำลายโรงงานผลิตไวรัสหลายตำแหน่งพร้อมกันในทันที ทำให้ไวรัสถูกทำลายลงอย่างรวดเร็ว ไม่มีโอกาสได้กลายพันธุ์ดื้อต่อยาต้านไวรัส
ปัจจุบันบริษัทผู้ผลิตยาแพกซ์โลวิดเชื่อว่า การใช้ความเข้มข้นของยาสูงและระยะเวลาการรักษาที่สั้นเพียง 5 วัน จะลดโอกาสในการการเชื้อดื้อยาที่ลดลง ทำให้บริษัทมีเวลาในการพัฒนายาต้านไวรัสโควิดรุ่นที่สอง ซึ่งคาดว่าจะมีหลายตัวยาผสมในเม็ดหรือแคปซูลเดียวกันในลักษณะค็อกเทล

ควรทำอย่างไร เพื่อป้องกันการเกิดเชื้อไวรัสโควิด ที่ดื้อต่อยาต้านไวรัสแพกซ์โลวิด
- ประการแรก ควรใช้ยาแพกซ์โลวิดเพื่อการป้องกันโรค (prophylaxis) หรือไม่ เพราะยิ่งมีการใช้ยามากเท่าไหร่ก็จะยิ่งเกิดการดื้อยาเร็วขึ้นเท่านั้น
- การใช้ยาแพกซ์โลวิดในคนที่อายุน้อยและมีสุขภาพแข็งแรงซึ่งไม่น่าจะป่วยหนักควรหรือไม่
แนวทางแก้ไขของศูนย์ควบคุมและป้องกันโรคสหรัฐฯ หรือ ซีดีซี สหรัฐ ที่จะลดการใช้ยาแพกซ์โลวิดในกลุ่มประชาชน แม้จะยังคงแนะนำให้ใช้ยาแพกซ์โลวิดสำหรับการรักษาในระยะเริ่มต้นของโควิด-19 ในผู้ติดเชื้อมีอาการเล็กน้อยถึงปานกลาง ปรับแก้ให้ใช้ในกลุ่มบุคคลเปราะบางที่มีความเสี่ยงสูงต่อการลุกลามของโรคที่รุนแรง โดยเกณฑ์ก่อนหน้านี้ของซีดีซี สหรัฐ จะรวมถึง ผู้ใหญ่ และ เด็กอายุ 12 ปีเข้าไปด้วย (ภาพ 10)

เราโชคดีที่ยังมียาต้านไวรัสเป็นหนึ่งในเครื่องมือที่มีประสิทธิภาพในการรักษาโรคโควิด จึงจำเป็นต้องใช้เท่าที่จำเป็นเท่านั้นเพื่อเลี่ยงการเกิดเชื้อดื้อยา โดยเราต้องก้าวนำหน้าไวรัสด้วยการพัฒนายาต้านไวรัสโควิดใหม่ๆอย่างรวดเร็ว โดยเฉพาะอย่างยิ่งยาที่มีกลไกการออกฤทธิ์ที่แตกต่างไปจากยาที่เรามีอยู่ในปัจจุบัน เพื่อใช้เป็นยาต้านไวรัสเหล่านั้นในลักษณะของสูตรผสม(ของตัวยา 2-3 ชนิด) โดยการใช้ยาต้านไวรัสสูตรผสมประสบความสำเร็จมาแล้วในการใช้รักษาโรคเอดส์
ศูนย์จีโนมฯพัฒนาการถอดรหัสพันธุกรรมเชื้อโควิดทั้งจีโนม ไม่เพียงเพื่อติดตามบรรดาโอไมครอนสายพันธุ์ย่อยอุบัติใหม่ แต่ยังเพื่อตรวจตามการดื้อยาต้านไวรัสของไวรัสโคโรนา 2019 ในประเทศไทยร่วมด้วย
อ่านข่าวเพิ่มเติม
- หมอยง ชี้ คนไทย ‘ติดโควิด’ แล้ว 70% มีภูมิคุ้มกัน 95% ทั้งจากวัคซีนและติดเชื้อ
- ดร.อนันต์ เผยผลวิจัย ‘โอไมครอนรุ่นใหม่’ หนีภูมิเก่ง ถึงเวลาต้องอัปเดต ‘แอนติบอดีรุ่นใหม่’ มาใช้แทน
- ได้แน่! สธ. ยืนยัน บุคลากรทางการแพทย์ ได้รับ ‘ค่าเสี่ยงภัยโควิด’ ตามเกณฑ์ เร่งจัดสรรเพิ่มเติม