เตือน!! ระวัง ‘โอไมครอนลูกผสม XBF’ หลังแพร่ระบาดเร็วในออสเตรเลีย และมีผู้เสียชีวิตต่อเนื่อง
ศูนย์จีโนมทางการแพทย์ รพ.รามาธิบดี โพสต์เพจเฟซบุ๊ก Center for Medical Genomics เตือน! ให้ระวังโอไมครอนพันธุ์ลูกผสม “XBF” ที่กำลังระบาดในประเทศออสเตรเลีย ทำให้มีผู้เสียชีวิตอย่างต่อเนื่อง ข้อความดังนี้
ระวังโอไมครอนสายพันธุ์ลูกผสม “XBF” ในออสเตรเลียที่มีผู้เสียชีวิตเพิ่มสูงขึ้นอย่างต่อเนื่อง มีความพยายามนำชุดตรวจสารพันธุกรรมแบบพกพามาเสริมการตรวจ ATK เพื่อให้ทราบผลการติดเชื้อได้เร็วขึ้น สามารถให้ยาต้านไวรัสแก่ผู้ติดเชื้อได้ทันท่วงที
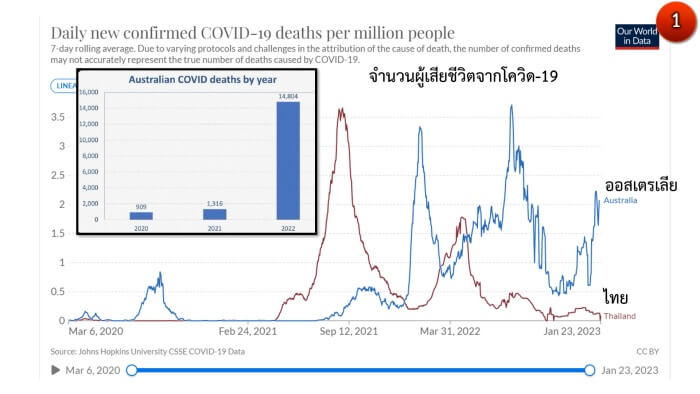
ศ.เคธี่ อีการ์ (Kathy Eagar) ผู้อำนวยการสถาบันวิจัยบริการสุขภาพแห่ง มหาวิทยาลัยวูลลองกอง ประเทศออสเตรเลีย เผยว่ามีผู้เสียชีวิตจากโควิดในช่วง 20 วันแรกของปี 2566 ถึง 1,063 คน ซึ่งมากกว่าจำนวนผู้เสียชีวิตจากโควิดทั้งปีในปี 2563 ซึ่งมีผู้เสียชีวิตเพียง 909 รายและในปี 2564 มีผู้เสียชีวิตจากโควิดทั้งปีรวม 1,316 คน
(ภาพ1)
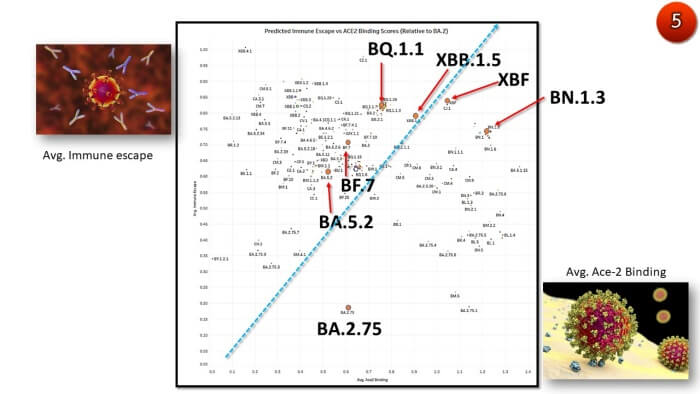
หลบภูมิเก่ง-จับผิวเซลล์ของผู้ติดเชื้อได้ดี ใกล้เคียง XBB.1.5
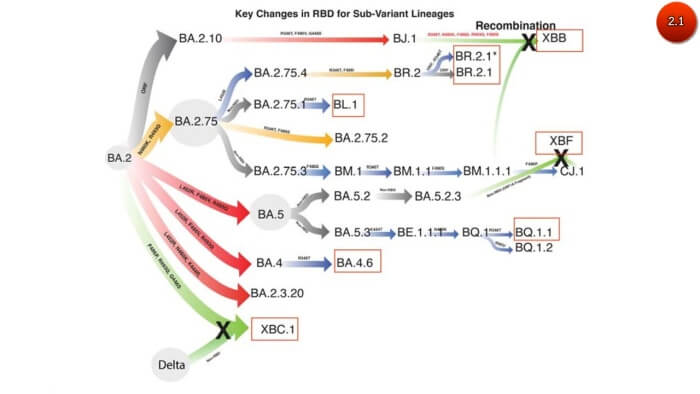
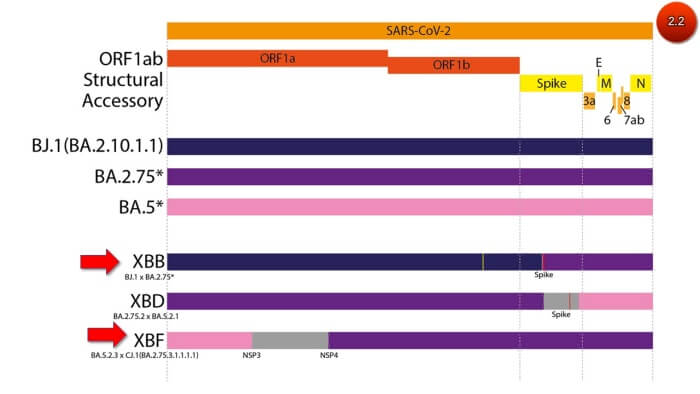
จากการสุ่มเก็บตัวอย่างจากผู้ติดเชื้อโควิดมาถอดรหัสพันธุกรรมทั้งจีโนมและแชร์ไว้บนฐานข้อมูลโควิดโลก “GISAID” พบว่าโควิดสายพันธุ์หลักที่แพร่ระบาดในออสเตรเลียขณะนี้ เป็นโอไมครอนลูกผสม XBF ซึ่งเกิดจากการแลกเปลี่ยนสายจีโนม (recombination) ระหว่างโอไมครอนสองสายพันธุ์คือ BA.5.2.3 และ CJ.1
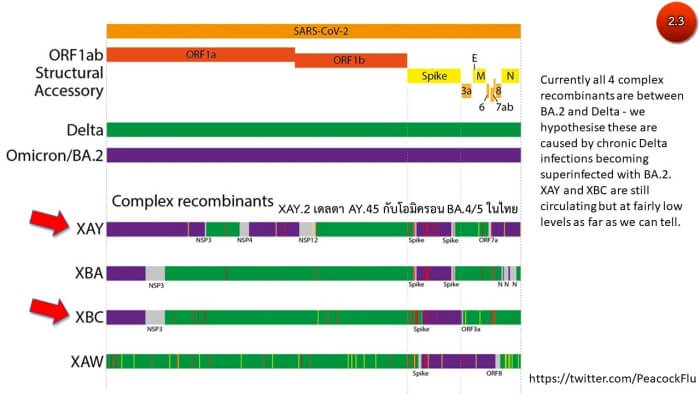
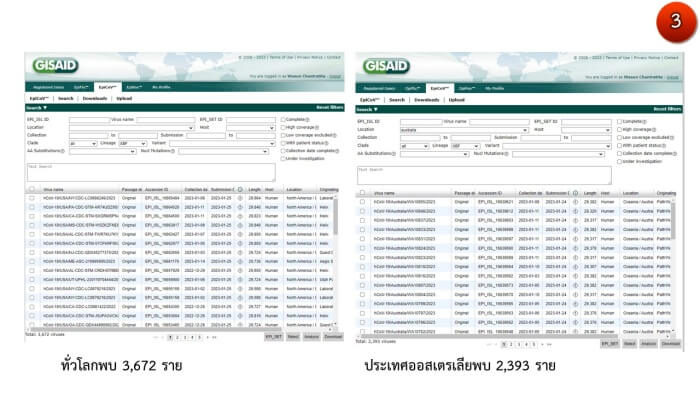
ซึ่งแตกต่างจากเดลตาครอน เช่น XAY และ XBC ซึ่งมีการแลกเปลี่ยนบางส่วนของสายจีโนมระหว่างโควิดสองสายพันธุ คือเดลตา และโอไมครอน (ภาพ2.1-2.2) จากการสุ่มถอดรหัสพันธุกรรมพบโอไมครอนลูกผสม XBF ในออสเตรเลีย 2,393 ราย ในขณะที่ทั่วโลกพบ 3,672 ราย ส่วนประเทศไทยยังสุ่มตรวจไม่พบ (ภาพ3)
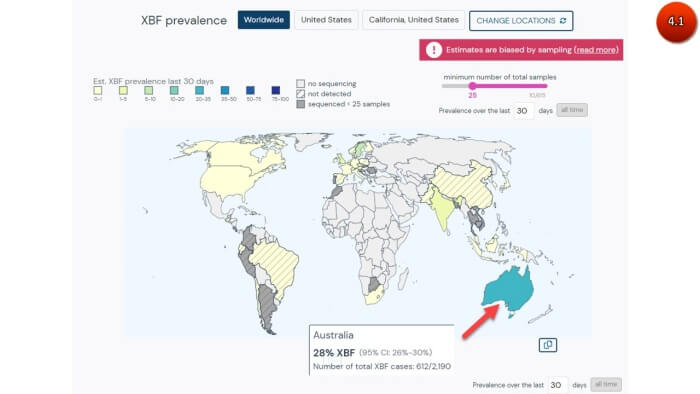
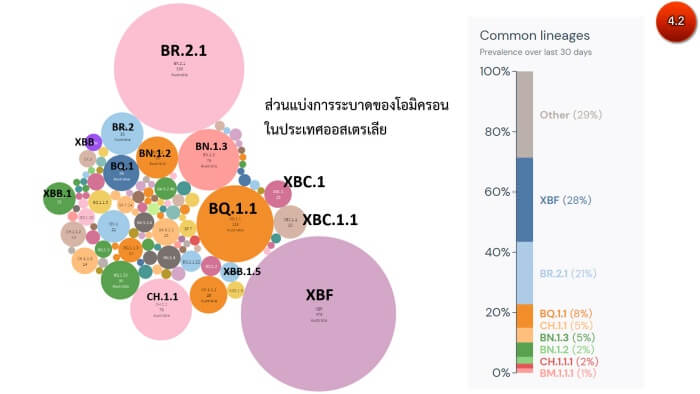
ผู้เชี่ยวชาญประเมินว่าโอไมครอนลูกผสม XBF ที่แพร่มาจากประเทศสหรัฐเข้ากับสิ่งแวดล้อมของประเทศออสเตรเลียได้ดี เริ่มตรวจพบการแพร่ระบาดในเดือนตุลาคม 2565 จนขณะนี้ได้กลายเป็นสายพันธุ์หลักที่ระบาดในประเทศออสเตรเลีย โดยมีส่วนแบ่งการระบาดประมาณ 28% ถัดมาเป็น BR.2.1 ประมาณ 21% และตามมาด้วย CH.1.1 ประมาณ 8%
(ภาพ 4.1-4.2)
นักวิจัยยังพบว่าโอไมครอนสายพันธุ์ลูกผสม XBF สามารถหลบเลี่ยงภูมิคุ้มกันและจับกับผิวเซลล์ของผู้ติดเชื้อได้ดี ใกล้เคียงกับโอไมครอนสายพันธุ์ลูกผสม XBB.1.5
(ภาพ5)
มาตรการที่รัดกุมใช้ไม่ได้ผล
ศาสตราจารย์ “สจ๊วร์ต เทอร์วิลล์” (Stuart Turville) นักไวรัสวิทยาแห่งสถาบันเคอร์บี (Kirby) กล่าวว่า มาตรการการป้องกันและรักษาโควิดที่ออสเตรเลียที่วางไว้อย่างรัดกุม ดูเหมือนจะใช้ไม่ได้ผลกับโอไมครอนลูกผสม XBF
ผู้เชี่ยวชาญของออสเตรเลียยังระบุว่า การฉีดวัคซีนครบโดสเต็มรูปแบบ รวมทั้งการฉีดวัคซีนเข็มกระตุ้นสองสายพันธุ์ (COVID-19 Bivalent Vaccine Boosters) ที่ทันสมัยในออสเตรเลีย ยังคงทำได้เพียงป้องกันการเจ็บป่วยหรือเสียชีวิตจากโอไมครอน XBF เท่านั้น ไม่สามารถป้องกันการติดเชื้อได้
แม้แต่ยาโมโนโคลนอลแอนติบอดีสำเร็จรูปเช่นยา “โซโทรวิแมบ” (Sotrovimab) และ “อีวูชิลด์” (Evusheld) ซึ่งให้ทางหลอดเลือดดำอันมีความสำคัญอย่างยิ่งสำหรับผู้ป่วยที่มีภาวะภูมิคุ้มกันบกพร่องอย่างรุนแรง หรือผู้ที่ไม่สามารถรับวัคซีนได้
ปรากฏว่าอีวูชิลด์ใช้ “ไม่ได้ผล” กับโอไมครอนสายพันธุ์ลูกผสม XBF ในขณะที่โซโทรวิแมบยังคงใช้ได้ในการยับยั้งการเพิ่มจำนวนโอไมครอนสายพันธุ์ย่อย ที่แพร่ระบาดหมุนเวียนในประเทศออสเตรเลียรวมทั้ง XBF แต่มีประสิทธิภาพที่ลดต่ำลงกว่าที่ใช้ได้ผลกับโอไมครอนสายพันธุ์ที่มีระบาดก่อนหน้า คือ BA.1, BA.2, BA.4 และ BA.5 ทำให้จำเป็นต้องมีการปรับเพิ่มโดสของยาที่ฉีดเพิ่มขึ้น อันอาจมีผลข้างเคียงจากการใช้ยา
แพกซ์โลวิดยังเอาอยู่ แต่ดื้อยาเมื่อไหร่ หายนะมาเยือน
โชคดีที่ยาต้านไวรัสโควิด-19 “แพกซ์โลวิด” ชนิดรับประทานที่มีพอเพียงในออสเตรเลีย ยังคงมีประสิทธิภาพในการยับยั้งการเพิ่มจำนวนของโอไมครอนทุกสายพันธุ์ที่ระบาดอยู่ในขณะนี้
แต่สิ่งที่สำคัญที่สุดที่แพทย์ผู้รักษาโควิด-19 ในออสเตรเลียต้องการคือยาต้านไวรัสโควิด-19 ตัวใหม่ ศาสตราจารย์ โทนี่ คันนิงแฮม (Tony Cunningham) แพทย์โรคติดเชื้อแห่งสถาบัน Westmead เพื่อการวิจัยทางการแพทย์กล่าวว่า “หายนะ” จะเกิดขึ้นจริงหากมีเชื้อโควิดกลายพันธุ์ดื้อต่อยาแพกซ์โลวิด
ผู้เชี่ยวชาญทั่วโลกกำลังชั่งน้ำหนักว่า หากต้องใช้ยาต้านไวรัสแพกซ์โลวิดเป็นระยะเวลานานกว่า 5 วัน เพื่อป้องกันการเกิด “รีบาวด์ (rebound)” อาจเป็นการเร่งให้เกิดเชื้อดื้อยาหรือไม่?
โควิดรีบาวด์ (COVID rebound)” หรือการกลับมาพบเชื้อหรือป่วยซ้ำของผู้ที่รับยาโมลนูพิราเวียร์และแพ็กซ์โลวิด ปรากฏการณ์เช่นนี้พบประมาณ 1-2 % โดยความเสี่ยงในการเกิดรีบาวด์จากการใช้ยาทั้งสองชนิดนี้ไม่แตกต่างกัน
สาเหตุกลไกของการกลับมาติดเชื้อซ้ำไม่ทราบแน่ชัด แต่จากการถอดรหัสพันธุกรรมไวรัสที่สวอปได้ในขณะที่เกิด “โควิดรีบาวด์” ยังไม่พบว่าไวรัสเหล่านั้นมีการกลายพันธุ์ดื้อยาอย่างที่หลายฝ่ายกังวล
เตรียมนำ ชุดตรวจเร็ว PCR มาใช้ เพื่อการรักษาอย่างรวดเร็ว
นอกจากนี้การให้ยาต้านไวรัสทุกชนิดเพื่อรักษาโควิด-19 จากหลักฐานทางคลินิกพบว่า ต้องให้อย่างรวดเร็วหรือในทันทีที่พบการติดเชื้อจะได้ประสิทธิผลสูงสุด แต่ขณะนี้ภาครัฐของทุกประเทศยอมรับการตรวจสอบการติดเชื้อโควิด19 ด้วยการใช้ชุดตรวจโควิดแบบเร่งด่วน Antigen Test Kit (ATK) ที่มีความไว(sensitivity) ประมาณ 80 % ซึ่งยังไวไม่พอ ทำให้การรักษาด้วยยาต้านไวรัสต้องเนิ่นนานออกไป
ดังนี้นักวิจัยของออสเตรเลียได้เน้นการวิจัยและพัฒนาชุดตรวจสารพันธุกรรมของไวรัสเช่น “PCR” แบบพกพาที่มีความไวในการตรวจพบโควิดสูงกว่า 98% เพื่อให้สามารถตรวจพบการติดเชื้อได้อย่างรวดเร็วหลังการติดเชื้อ และสามารถตรวจได้ในทุกสถานที่ เช่นที่บ้านเช่นเดียวกับการตรวจ ATK ไม่ต้องรอเดินทางเข้ามาตรวจในสถาบันการแพทย์ และหากพบว่ามีผลเป็นบวก สามารถประสานแพทย์ผู้รักษาเพื่อรับยาต้านไวรัสได้ในทันที
เนื่องจากมีข้อมูลทางคลินิกยืนยันการรับประทานยาต้านไวรัสอย่างรวดเร็วหลังติดเชื้อ สามารถลดอาการเจ็บป่วยที่ต้องเข้ารักษาตัวในโรงพยาบาล ลดการติดเชื้อเสียชีวิต และลดการเป็นลองโควิดได้อย่างมีนัยสำคัญ ข้อด้อยเพียงอย่างเดียวของชุดตรวจสารพันธุกรรมไวรัสแบบพกพาคือยังมีราคาสูงเมื่อเทียบกับชุดตรวจ ATK
อ่านข่าวเพิ่มเติม
- ดร.อนันต์ เผยพบ ‘โรคติดต่อปริศนา’ ในอัฟกานิสถานตอนเหนือ ดับแล้ว 21 ราย ‘อาการคล้ายโควิด’
- หมอยง เผย WHO แนะนำ ‘ระยะเวลากักตัว’ ล่าสุด เมื่อ ‘ติดเชื้อโควิด’ ทั้งแบบมีอาการและไม่มีอาการ
- เช็กล่าสุด ‘สายพันธุ์ไวรัสโควิด’ ที่ระบาดในแต่ละประเทศ ประเทศไหน? สายพันธุ์ไหนบ้าง?











